퇴행성 무릎 관절염 노인의 우울과 지각된 수면의 질
Depression and Perceived Quality of Sleep in Older Adults with Knee Osteoarthritis
Article information
Trans Abstract
Purpose
Pain can increase depression and reduce quality of sleep in older adults. The purpose of this study was to identify level of depression and perceived quality of sleep in older adults with knee osteoarthritis and to examine the relationship between depression and quality of sleep.
Methods
Participants were adults with knee osteoarthritis who were over 65 years of age and registered at an orthopedic surgery clinic. Collected data were analyzed using frequencies, percentages, mean and standard deviation, chi-square test, t-test, ANOVA, and partial correlation with SPSS/WIN 20.0 program.
Results
There were significant differences in the depression group according to subjective health condition, severity of knee pain and comorbidity. There was a significant positive correlation between depression and perceived quality of sleep composed of sleep efficiency, recognized quality of sleep and daily disturbance. There were also significant differences in perceived quality of sleep in participants who were women, who did not have a job, who viewed their health condition as poor, who had severe knee pain, and other diseases but no abdominal-obesity.
Conclusion
Results of this study suggest that attention be given to nursing interventions for perceived quality of sleep and depression especially for older adults with knee osteoarthritis.
서 론
1. 연구의 필요성
2015년도 질병관리본부의 지역건강조사에 의한 국내 70세 이상 인구의 주요질환의 진단 경험은 고혈압 56.1%, 관절염 42.8%, 당뇨병 22.5%, 이상지질혈증 19.8%의 순이다[1]. 주요 만성질환 중 관절염은 연령이 높아짐에 따라 중년보다 노년층에서의 유병률이 증가되는 질환으로[1], 개인적 차원에서는 기능장애의 일차적 원인이 되며[2], 사회적 차원에서는 노인의료비의 지속적 증가의 원인이 되므로, 다차원적으로 관심을 기울여야 할 주요한 건강문제이다.
퇴행성 무릎 관절염의 질병특성인 관절강직과 관절통증은 운동범위와 신체활동량을 감소시켜 대상자의 전반적인 삶의 질에 영향을 미친다[2]. 이에 퇴행성 무릎 관절염 노인의 삶의 질적인 측면에서 우울과 수면의 질은 질병특성과 관련된 중요한 변수로 고려할 수 있다[3-5].
우선, 퇴행성 무릎 관절염 및 수면의 질과 관련된 선행연구를 살펴보면, 대상자의 수면패턴은 관절 통증과 강직에 의하여 위협을 받으며[3,4], 만성질환의 통증[5]과 여성노인의 관절염[6]이 수면장애의 주요 예측인자이다. 이에 통증을 수반하는 퇴행성 무릎 관절염 노인에서의 수면의 질은 대상자의 건강관리 측면에서 중요한 요인으로 볼 수 있다.
또한 국외연구에서 만성질환의 원인으로 우울이 주요 정신건강문제로 제시되어[7], 우울증이 고혈압, 당뇨, 암, 비만 및 건강위험행위(흡연, 음주)에 영향을 미치고 있음을 확인하였다[7]. 퇴행성 무릎 관절염을 가진 노인에서 통증은 수면의 질을 저하시켜[3,4], 우울을 유발하지만[5], 비만과 우울도 통증을 유발한다[8]. 즉, 퇴행성 무릎 관절염 노인에서의 관절통증은 우울의 원인[5]도 되며, 우울의 결과[8]도 되어, 퇴행성 무릎 관절염 연구의 주요변인으로 통증을 다루고 있다[3,4].
퇴행성 무릎 관절염 노인에서의 우울과 수면의 질에 대한 선행연구에서는 대상자 선정에 있어서도 객관적인 퇴행성 무릎관절염 진단에 의한 대상자라기보다는 주관적인 무릎 관절염 증상을 호소하는 대상자의 우울과 수면의 질에 대한 보고가 대부분이다. 즉, 관절통증에 따른 체질량지수와 우울정도[8], 수면장애와 관련된 우울[9,10]과 다중질환[9], 연령에 따른 우울정도[11], 신체적 기능과 불안정도에 따른 수면의 질[12] 등이다.
국내 연구 중 우울과 수면의 질 연구에서는, 관절염의 중증도를 고려하지 않거나, 관절염의 통증이 없는 대상자를 포함하여, 우울과 수면의 질의 관계를 파악하고 있어[4,10], 퇴행성 무릎 관절염 자체가 유발하는 우울과 지각된 수면의 질의 관계를 확인한 연구는 부족한 실정이다.
이에 본 연구에서는 퇴행성 무릎 관절염 중증도에 대한 지표인 Kellgren Lawrence (KL) 척도[13]와 통증 척도인 Numerical Rating Scale (NRS)[14]를 사용하여 퇴행성 무릎 관절염 노인의 일반적 특성과 질병 관련 특성, 우울, 및 지각된 수면의 질을 확인하고, 우울 및 지각된 수면의 질에 따른 대상자 특성의 차이와 우울 및 지각된 수면의 질 간의 관계를 명확하게 검정하고자 한다.
2. 연구목적
본 연구의 목적은 퇴행성 무릎 관절염을 가진 노인을 대상으로 우울과 수면의 질 간의 관계를 규명하기 위함이며, 구체적 목적은 다음과 같다.
대상자의 일반적 특성, 질병 관련 특성, 우울 및 지각된 수면의 질을 확인한다.
대상자의 우울에 따른 일반적 특성 및 질병 관련 특성의 차이를 확인한다.
대상자의 일반적 특성과 질병 관련 특성에 따른 지각된 수면의 질을 확인한다.
대상자의 우울과 지각된 수면의 질 간의 관계를 확인한다.
연 구 방 법
1. 연구설계
본 연구는 퇴행성 무릎 관절염 노인의 우울과 지각된 수면의 질 간의 상관관계를 확인하기 위한 서술적 조사연구이다.
2. 연구대상
본 연구의 대상자 선정은 B광역시에 소재한 D종합병원 정형외과 외래에서 진행하였다. 대상자기준은 퇴행성 무릎 관절염으로 통원치료중인 만 65세 이상의 환자 중 무릎 방사선 상 KL 2등급 이상과 NRS 1점 이상으로 하였다. 또한 설문조사를 위해 인지기능장애가 없는 자(Korean-version of Mini-Mental State Examination 검사로 24점 이상자)를 대상자로 하였다.
본 연구와 유사한 선행연구의 표본크기는 G*Power 3.1.9 프로그램을 이용하여 효과크기 f2=.30, 유의수준 α=.05, 검정력(1-β )=.80으로 설정하였을 때, 상관관계분석과 회귀분석에서는 84명, 상관관계분석에서는 82명이 산출되었다[15]. 이에 본 연구에서 표본크기는 대상자의 탈락률 10%를 고려하여 총 90명에게 설문조사를 실시하였고, 미충족된 설문지 7부를 제외한 총 83명(회수율: 92.2%)을 최종 대상자로 하였다.
3. 연구도구
1) 일반적 특성 및 질병 관련 특성
일반적 특성은 성별, 연령, 직업, 사회활동, 신체활동 및 주관적 건강상태가 포함되었다. 사회활동은 종교활동, 학습활동, 사교모임 등의 사회활동 참여 유무를 확인하였다. 신체활동은 걷기를 포함한 하루 30분 이상의 신체활동 유무를 확인하였다. 주관적 건강상태는 대상자 본인의 건강상태 정도에 대한 설문응답으로 나쁨, 보통, 좋음으로 조사하였다.
질병 관련 특성은 퇴행성 무릎관절염 중증도, 통증강도(NRS), 동반질환 수, Body Mass Index (BMI) 및 복부비만으로 구성하였다.
KL 등급에서 2등급 이상인 경우 퇴행성 관절염의 심각성이 분명하게 존재하는 단계로 판정되며, 등급단계가 증가할수록 중증도가 높음을 의미한다[13]. 무릎 통증강도는 NRS를 사용하여 설문지 보고시점의 통증을 측정하였다. ‘통증없음’이 0점에서 ‘극한 통증’이 10점까지 숫자로 표현하도록 하여, 경한 통증 1~3점, 중등도 통증 4~6점, 심각한 통증 7~10점으로 분류하였다[14]. BMI는 설문시점에서 한 달 이내의 자가보고식 설문지 체중, 신장을 기초하여 체중을 신장의 제곱으로 나누어 산출하였다. 한국인 비만 진단기준인 25 kg/m2 이상을 비만으로 정의하였다[16]. 복부비만의 기준인 허리둘레의 측정은 세계보건기구에서 제시한 기립자세에서 최하위 늑골하부와 골반 장골능과의 사이의 중간 부위로 연구자가 직접 측정하였다. 복부비만은 한국인 복부비만 진단기준인 여성 85 cm, 남성 90 cm 이상으로 하였다[16].
2) 우울
우울은 Yesavage와 Sheikh [17]가 노인을 위해 개발한 우울 측정도구인 단축형 Geriatric Depression Scale (GDS)를 Kee [18]가 국내노인에 맞게 표준화한 한국판 단축형 노인우울척도(Geriatric Depression Scale Short form Korea version, GDSSF-K)로 측정하였다. 총 15문항으로 긍정형의 10문항은 역환산하여 우울성향에 1점, 우울성향이 없는 경우 0점으로 처리되었고, 합산점수는 최저 0점부터 최고 15점까지로 점수가 높을수록 우울정도가 높음을 의미하며, 5점 이상의 점수부터 우울이 있음을 나타내었다[18]. 도구 개발할 당시 신뢰도 Cronbach’s α는 .88이고, 본 연구에서의 신뢰도 Cronbach’s α는 .86이었다.
3) 지각된 수면의 질
본 연구에서 사용한 지각된 수면의 질 측정도구는 1989년 Buysse 등[19]의 Pittsburgh Sleep Quality Index (PSQI) 도구를 2006년 Cole 등[20]의 모델에 기초하여 수정 ․ 보완한 세개 영역의 지각된 수면의 질 도구를 사용하였다. 구체적으로 PSQI에서 한국판 PSQI (Pittsburgh Sleep Quality Index Korea, PSQI-K)의 번안은 수면시간, 평소의 수면효율, 주관적 수면의 질, 수면 잠복기, 수면제 사용, 수면방해, 주간기능 장애의 7개 영역으로 구분되었다[21]. 이에 대해 본 연구에서 사용한 Cole 등[20]의 모델에 기초한 지각된 수면의 질의 세개 영역은 다음과 같다. 즉, ‘수면시간’과 ‘평소의 수면효율’ 영역은 ‘수면효율성’로, ‘주관적 수면의 질’, ‘수면 잠복기’와 ‘수면제 사용’ 영역은 ‘인식된 수면의 질’로, ‘수면방해’와 ‘주간기능장애’ 영역은 ‘주간방해’로 구분되었다. 본 도구에서는 점수가 낮을수록 지각된 수면의 질은 높음을 의미한다. 신뢰도는 도구개발시 Cronbach’s α는 .83, 본 연구에서는 Cronbach’s α는 .82이다.
PSQI의 수면의 질 도구는 단일화된 점수로 계산되기 때문에, 본 연구에서는 대상자의 주관적인 수면의 질을 평가하기 위해서 세 개 영역으로 구분한 Cole 등[20]의 지각된 수면의 질 도구를 사용하여 수면방해요인을 명확히 파악하고자 하였다.
4. 자료수집
본 연구의 자료수집은 B광역시에 소재하는 D종합병원 정형외과 외래에서 2016년 7월 12일부터 8월 25일까지 시행하였다. 자료수집 당일 연구자가 대상자 선정기준에 적합한 명단을 미리 파악하여 검토한 후 연구조건에 맞는 대상자를 선별하였다. 그 후, 구조화된 설문지를 통해 연구자가 직접 대상자를 면담하여 자료를 수집하였다. 설문 소요시간은 15~20분이었고, 설문응답에 대한 충실성과 회수율을 높이기 위하여 설문 응답 후 소정의 사례를 제공하였다.
5. 윤리적 고려
본 연구진행에 앞서 연구자가 소속되어 있는 P대학교 기관생명윤리위원회의 승인을 받은 후(IRB No. 1041386-20151228-HR-025-03), 연구대상 의료기관 부서장의 허락 하에 연구를 진행하였다. 이후, 대상자에게 연구목적과 진행과정, 개인정보보호, 익명성 등에 대해 구두로 설명하고, 대상자의 자필동의하에 연구를 진행하였다.
6. 자료분석
수집된 자료는 SPSS/WIN 20.0 프로그램을 이용하여 분석하였다. 연구대상자의 일반적 특성, 질병 관련 특성, 우울 및 수면의 질의 정도는 실수, 백분율, 평균, 표준편차로 분석하였다. 우울에 따른 일반적 특성 및 질병 관련 특성은 x2 test로, 수면의 질은 t-test, ANOVA, 사후 검정은 Scheffé을 이용하여 분석하였다. 연구대상자의 우울과 수면의 질 간의 관계를 파악하기 위하여 성별, 직업, 주관적 건강상태, 통증강도, 동반질환수 및 복부비만을 통제한 상태에서 편상관관계(partial correlation)를 이용하여 분석하였다.
연 구 결 과
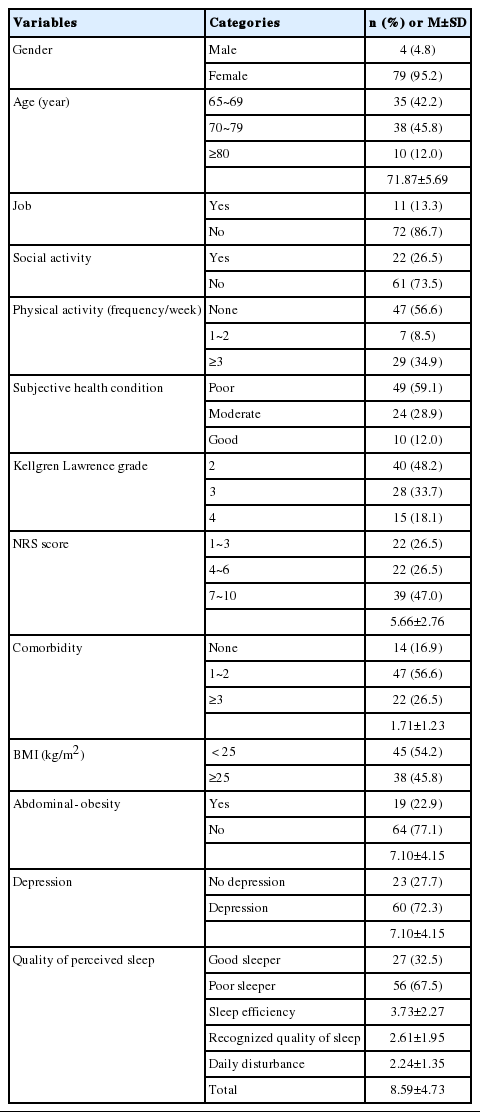
1. 대상자의 일반적 특성, 질병 관련 특성, 우울 및 수면의 질
연구대상자 총 83명 중 여성은 79명(95.2%), 남성은 4명(4.8%)이며, 평균연령은 71.87±5.69세이었다. 현재직업이 없는 대상자가 72명(86.7%), 사회활동을 참여하지 않는 대상자가 61명(73.5.%), 신체활동에서 ‘없다’로 응답한 대상자가 47명(56.6%)이었다. 주관적 건강상태에서는 ‘나쁘다’라고 응답한 대상자가 49명(59.1%)으로 가장 많았다.
질병 관련 특성으로는 퇴행성 무릎관절염 중증도는 ‘2등급’이 40명(48.2%)으로 가장 많았다. 무릎 통증강도는 평균 5.66±2.75점이었으며, 동반질환 수는 평균 1.71±1.23개였다. BMI 항목에서는 25 kg/m2 이상인 대상자가 38명(45.8%), 25 kg/m2 미만인 대상자가 45명(54.2%)이었다. 허리둘레를 기준으로 한 복부비만 대상자는 19명(22.9%)이었다.
우울점수는 15점 만점에 평균평점 7.10±4.15점으로, 5점 이상인 우울군 대상자가 60명(72.3%)이었고, 5점 미만인 비우울군 대상자는 23명(27.7%)이었다. 지각된 수면의 질은 21점 만점에 평균평점 8.59±4.73점이었고, 수면의 질이 낮은 6점 이상의 대상자는 56명(67.5%)이었고, 수면의 질이 높은 5점 이하의 대상자는 27명(32.5%)이었다. 본 연구에 사용된 ‘지각된 수면의 질’ 척도를 세 개 하위영역으로 분류한 평균평점을 살펴보면, ‘수면효율성’ 3.73±2.27점, ‘인식된 수면의 질’ 2.61±1.95점, ‘주간방해’ 2.24±1.35점 순이었다(Table 1).
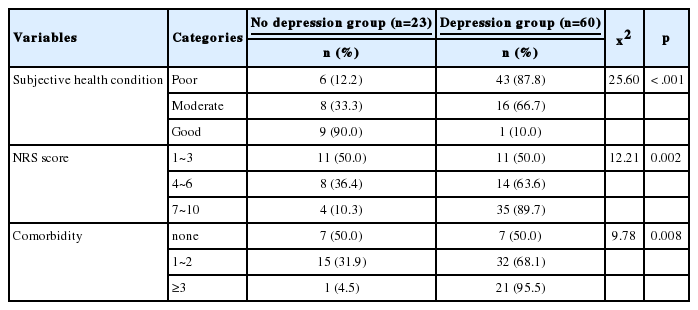
2. 대상자의 우울에 따른 일반적 특성 및 질병 관련 특성 차이
대상자의 우울에 따른 일반적 특성 및 질병 관련 특성의 차이를 확인한 결과, 주관적 건강상태에서 ‘나쁘다’인 경우는 우울군이 43명(87.8%)으로 비우울군 6명(12.2%)보다 많아, 통계적으로 유의한 차이가 있었다(x2=25.60, p<.001). 통증강도에서 ‘NRS 7~10점’의 심각한 통증을 호소하는 경우가 우울군이 35명(89.7%)으로 비우울군 4명(10.3%)보다 많아, 통계적으로 유의한 차이가 있었다(x2=12.21, p=.002). 동반질환수에서는 ‘3개 이상’인 경우가 우울군 21명(95.5%)으로 비우울군 1명(4.5%)보다 많아, 통계적으로 유의한 차이가 있었다(x2=9.78, p=.008)(Table 2).
3. 대상자의 일반적 특성과 질병 관련 특성에 따른 지각된 수면의 질
대상자의 전체 수면의 질은 성별(t=-7.88, p<.001), 직업(t=-1.98, p=.013), 무릎 통증강도(F=3.16, p=.048) 및 복부비만 여부(t=-2.87, p=.005)에 따라 통계적으로 유의한 차이가 있었다. 주관적 건강상태는 ‘좋다’인 경우가 ‘나쁘다’인 경우보다 지각된 수면의 질이 유의하게 높았다(F=6.67, p=.002). 동반질환 수는 ‘없다’와 ‘1~2개’인 경우가 ‘3개 이상’인 경우보다 지각된 수면의 질이 유의하게 높았다(F=5.98, p<.001).
‘수면 효율성’은 성별(t=-3.78, p=.010), 직업(t=-2.20, p=.031), 사회활동(t=-2.14, p=.035), 신체활동(F=3.79, p=.027) 및 복부비만 여부(t=2.89, p=.#x0003d;.005)에 따라 통계적으로 유의한 차이가 있었다. 주관적 건강생태는 ‘좋다’인 경우가 ‘나쁘다’인 경우보다 수면 효율성이 유의하게 높았다(F=5.47, p=.006). 동반질환 수는 ‘없다’와 ‘1~2개’인 경우가 ‘3개 이상’인 경우보다 수면 효율성이 유의하게 높았다(F=4.72, p=.012). 둘째, ‘인식된 수면의 질’에서는 성별(t=-6.15, p<.001)과 직업(t=-2.53, p=.013)에 따라 통계적으로 유의한 차이가 있었다. 주관적 건강상태는 ‘좋다’인 경우가 ‘나쁘다’인 경우보다 인식된 수면의 질이 유의하게 높았다(F=4.08, p=.020). 동반질환 수는 ‘없다’인 경우가 ‘3개 이상’인 경우보다 인식된 수면의 질이 유의하게 높았다(F=4.35, p=.016). 셋째, ‘주간방해’는 성별(t=-2.33, p=.023), 주관적 건강상태(F=4.47, p=.014), 동반질환 수(F=3.47, p=.036) 및 복부비만 여부(t=2.48, p=.015)에 따라 통계적으로 유의한 차이가 있었다. 무릎 통증강도는 ‘NRS 7~10점’인 심각한 통증을 호소하는 경우 ‘NRS 4~6점’인 중등도의 통증을 호소하는 경우보다 주간방해가 유의하게 높았다(F=5.34, p=.007) (Table 3).
4. 우울과 지각된 수면의 질의 편상관관계
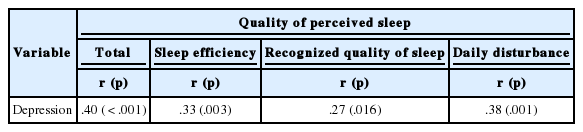
우울과 지각된 수면의 질의 유의한 차이를 가지는 성별, 직업, 주관적 건강상태, 통증강도, 동반질환 수 및 복부비만을 통제하고, 변수 간 상관관계를 분석한 결과, 우울은 수면의 질과 유의한 정적인 상관관계가 있었다(r=.40, p<.001). 즉, 우울정도가 높을수록 수면의 질이 낮았다.
본 연구에서 사용된 ‘지각된 수면의 질’ 척도의 하위영역인 ‘수면효율성’(r=.33, p=.003), ‘인식된 수면의 질’(r=.27, p=.016), ‘주간방해’(r=.38, p=.001)와 우울간의 편상관관계를 확인한 결과에서도 유의한 정적인 상관관계가 있었다. 즉, 우울정도가 높을수록 ‘수면효율성’, ‘인식된 수면의 질’ 및 ‘주간방해’와 관련된 수면의 질이 낮은 것으로 나타났다(Table 4).
논 의
본 연구에서 퇴행성 무릎 관절염 노인의 우울과 지각된 수면의 질의 정도와 상관관계를 확인한 결과, 대상자의 우울 평균점수는 15점 만점에 7.10점이었으며, 수면의 질은 21점 만점에 8.59점이었다. 이와 관련하여 본 연구와 같은 척도로 측정한 일 연구에서, 지역사회 노인의 우울 평균점수는 3.60점이었으며[22], 통증이 있는 만성질환 노인의 평균 우울점수는 7.08점이었다[5]. 이러한 선행연구결과에 비추어 볼 때, 본 연구대상자의 우울점수 7.10점은 통증이 있는 만성질환의 연구와 유사하다. 또한 수면의 질과 관련하여, 지역사회 노인은 6.00점[22], 퇴행성 관절염 노인은 7.95점[9], 본 연구대상자에서는 8.59점으로 나타난 것은 퇴행성 관절염 대상자의 수면의 질이 낮다는 것을 증명한다.
본 연구에서 대상자의 일반적 특성과 질병 관련 특성 중 우울군과 비우울군의 차이는 주관적 건강상태, 무릎 통증강도 및 동반질환 수에서 나타났다. 이는 선행문헌에서도 주관적 건강상태[11], 무릎 통증강도[4], 동반질환 수[10,11]가 우울과 관련된 특성으로 확인되어, 본 연구의 결과와 유사함을 알 수 있었다. 따라서 퇴행성 관절염 대상자의 주관적 건강상태, 통증강도 및 동반질환 수와 우울의 관련성을 재확인 할 수 있었다. 또한 본 연구에서는 BMI와 우울 간에는 유의한 차이가 없었으나 선행연구에서는 관절염 노인의 우울과 저체중의 관련성[10] 및 BMI에 따른 우울[8]을 제시한 바 있어, 이에 대해 반복 확대연구가 필요한 것으로 사료된다.
다음, 수면의 질과 관련하여, 일반적 특성에서는 성별, 직업과 주관적 건강상태에 따라 수면의 질에 유의한 차이가 있었다. 구체적으로 여성노인에서 수면의 질의 세부영역(수면효율성, 인지된 수면의 질 및 주간방해)이 모두 낮았으며, 이는 퇴행성 관절염 환자[9] 및 지역사회 노인[23]을 대상으로 한 선행연구의 결과와도 일치하였다. 본 연구결과에서 여성의 수면의 질이 낮은 것은 퇴행성 관절염의 유병률과 관련된 것으로 보인다. 이와 관련하여 선행연구에서도 여성이 남성보다 통증 및 신체증상과 관련하여 수면에 취약하다고 보고된 바 있었다[24]. 퇴행성 관절염은 여성의 유병률이 높은 질환임을 고려할 때[25], 퇴행성 무릎 관절염 여성노인을 중점으로 수면의 질에 관한 영향요인을 탐색해야 할 것이다. 본 연구대상자의 직업이 없는 경우에 ‘수면효율성’과 ‘인식된 수면의 질’이 낮았다. 이와 관련하여 무직 노인의 불면증이 증가됨이 확인되어[23], 직업 활동이 수면의 질에 긍정적으로 작용한 것으로 보인다. 마지막으로, 주관적 건강상태도 수면의 질 전체영역에 모두 관련되어, 주관적 건강상태가 낮을수록 수면의 질이 낮았다는 선행연구와 일치하였다[12]. 이상의 문헌과 본 연구 결과를 살펴볼 때, 퇴행성 무릎 관절염의 수면의 질의 차이는 여성, 무직과 주관적 건강상태였기 때문에, 이러한 요인들이 대상자의 활동량을 감소하여 수면의 질의 저하를 이끌 수 있었다고 생각된다.
본 연구의 질병 관련특성에서는 무릎 통증강도, 동반질환 수 및 복부비만 유무에 따라 수면의 질이 유의한 차이가 있었다. 특히, 본 연구에서의 무릎 통증강도는 ‘수면효율성’과 ‘인식된 수면의 질’과는 통계적으로 유의한 차이가 없었고, ‘주간방해’에서만 유의한 차이가 있었다. 이와 관련하여 본 연구결과와 유사한 선행문헌에서는 통증과 전체 수면의 질의 관계를 유의한 것으로 제시하였지만[12], 본 연구에서 수면의 질을 세 요인으로 나누어 확인했을 때, 통증은 수면의 질 요인 중 주간방해와만 유의한 차이가 있는 것으로 나타났다. 또한, 연구대상자가 ‘3개 이상’의 동반질환이 있는 경우, ‘없다’와 ‘1~2개’인 경우보다 수면의 질의 세부영역이 모두 낮았으며, 선행연구에서도 퇴행성 관절염 노인의 동반질환 3개 이상일 경우 수면의 질이 저하될 위험이 1.88배 높다고 보고한 바 있었다[9]. 또한, 퇴행성 무릎 관절염 노인의 복부비만과 관련하여 ‘수면효율성’과 ‘주간방해’에서 유의한 차이를 나타났다. BMI로 측정된 비만과 복부비만이 있는 국내노인인 경우 퇴행성 관절염 유병률이 각각 1.96, 1.82배 높게 나타났으나[26], 본 연구에서는 복부비만이 있는 경우에만 수면의 질이 낮아, ‘수면효율성’과 ‘주간방해’에서 차이가 있었다. 선행연구에서 수면방해 요인인 습관적 코골이는 복부비만인 경우에서만 독립적인 관련성이 확인된 바 있어[27], 체지방률이 수면의 질과 관련됨을 간접적으로 시사하였다.
한편, 본 연구에서 수면의 질은 퇴행성 무릎 관절염 중증도인 KL 등급에 의한 차이가 없었으나, 선행연구에서는 KL 등급과 수면의 질 및 통증이 직접적인 관련요인임을 보고한 바 있었다[25]. 이러한 연구결과의 차이는 본 연구대상자가 통증완화요법을 받고 있는 외래 환자이기 때문인 것으로 사료된다.
마지막으로, 우울과 수면의 질의 유의한 차이를 가지는 성별, 직업, 주관적 건강상태, 무릎 통증강도, 동반질환 수 및 복부비만의 변수를 통제한 후 상관관계를 분석한 결과, 우울과 수면의 질은 유의한 정적 상관관계가 있었다. 즉, 일반적 특성 및 질병 관련 특성을 배제하더라도 퇴행성 무릎 관절염 자체로 상관관계를 확인하였기에, 우울과 수면의 질은 퇴행성 무릎 관절염의 직접적인 건강문제로 인식할 수 있었다.
본 연구에 사용된 ‘수면의 질’ 척도의 하위영역별로 우울과의 상관관계를 살펴보면, 우울정도가 증가할수록 ‘수면 효율성’(‘수면시간’과 ‘평소의 수면 효율’)이 낮았다. 즉, 퇴행성 무릎 관절염 노인의 신체와 정신사회적 변화에 따른 우울의 증가로 인해 수면 효율성이 저하되었다. 이와 관련하여, 선행문헌에서도 우울에 따라 노인 대상자의 수면시작의 어려움[23], 통증과 신체활동제한[8]이 보고된 바 있다. 또한, 우울이 증가할수록 ‘인식된 수면의 질’(‘주관적 수면의 질’, ‘수면 잠복기’ 및 ‘수면제 복용’)이 낮았다. 이와 관련하여, 지역사회 노인을 대상으로 한 연구에서도 우울에 따라 ‘인식된 수면의 질’에서 유의한 차이가 있어[22], 본 연구의 결과와 일관되었다. 마지막으로, 우울이 증가할수록 ‘주간 방해’(‘수면 방해’와 ‘주간기능 장애’)가 높아 퇴행성 관절염 환자를 대상으로 한 기존의 연구결과와 유사하였다[28]. 또한, 만성질환 노인의 통증은 우울을 매개로 수면에 영향을 미치는 것으로 확인된 바 있다[5]. 이상의 결과로 퇴행성 무릎 관절염 대상자에게 있어서 우울중재와 통증경감요법은 수면 효율성, 인식된 수면의 질을 높이고, 주간방해를 감소시켜 지각된 수면의 질을 향상시킬 수 있는 수면중재의 구성요소로 사료될 수 있을 것이다.
본 연구의 제한점은 일개 종합병원에서 대상자의 자기보고식 설문조사로 자료수집이 이루어진 것이다. 차후 본 연구에 근거하여 자료수집 범위를 확대하고, 연구방법을 다양화한다면 보다 연구결과의 일반화를 기할 수 있을 것이다.
결 론
본 연구는 퇴행성 무릎 관절염 노인을 대상으로 우울과 지각된 수면의 질을 파악하고 우울과 수면의 질 관계를 규명하기 위한 서술적 조사연구이다. 본 연구에서 우울과 지각된 수면의 질의 유의미한 차이를 가지는 변수를 통제한 후에도 우울과 ‘수면효율성’, ‘인식된 수면의 질’ 및 ‘주간방해’는 상관관계가 있었다. 따라서 퇴행성 무릎 관절염 노인의 우울과 수면의 질은 매우 상호 관련성이 높은 변수로 재확인할 수 있었다.
특히, 본 연구에서 수면의 질을 세 영역으로 재구성하여 관련요인을 확인한 결과, 수면의 질 영역 중 주간방해 영역에서, 통증강도와 수면의 질의 유의성을 확인할 수 있었다. 또한 퇴행성 무릎 관절염 대상자의 복부비만과 질병의 중등도에 따른 수면의 질의 차이를 확인할 수 있었으며, 우울군과 비우울군을 나누어 대상자의 특성을 확인할 수 있었다.
이에 본 연구결과를 토대로 퇴행성 무릎 관절염 노인의 통증경감, 우울을 조절할 수 있는 중재 프로그램의 적용 및 수면의 질을 측정하여 대상자의 건강결과에 대한 효과를 측정할 수 있는 후속 연구를 기대하는 바이다.