치매대상자에게 적용되는 성년후견제도에 대한 간호사와 가족돌봄제공자의 인식
Nurses’ and Family Caregivers’ Perceptions of Adult Guardianship System for People with Dementia
Article information
Trans Abstract
Purpose
The aim of this study was to investigate and compare family caregivers’ and nurses’ perceptions of the adult guardianship system applied to people with dementia.
Methods
The participants were 85 family caregivers and 85 nurses in a university hospital and a dementia support center in S city. The perception of the adult guardianship system was surveyed using a structured questionnaire. Data were analyzed using descriptive statistics, chi-squared test, and Fisher’s exact test with the SPSS/WIN 24.0.
Results
Twenty-eight percent of nurses said they had heard of the adult guardianship system and fifty-one percent of family caregivers said they had heard of it (x2=9.80, p=.002). Perception of system details was also higher among family caregivers. However, both groups were less aware of the details. In the case of nurses, perceptions of the system differed according to factors related to education.
Conclusion
Family caregivers were more likely to recognize the adult guardianship system than nurses. However, their awareness of the system details was low. Given that the application of the adult guardianship system will become more dynamic, it is necessary to actively promote and provide education about the system. Specifically, dispensing instruction for the system is necessary for nurses.
서 론
1. 연구의 필요성
2019년 고령자 통계에 따르면 현재 우리 사회는 65세 이상 고령자가 전체인구의 14.9%를 차지하였다[1]. 고령층의 증가 폭 또한 커서 2060년에는 43.9%를 차지할 것으로 전망되며 초고령사회로의 진입을 앞두고 있다[1]. 급속한 고령화에 따라 치매유병률도 상승하여 2016년 치매유병률 조사에 따르면, 65세 이상 노인인구 중 약 75만 명이 치매를 앓고 있는 것으로 추정되었으며 향후 17년마다 두 배씩 증가할 것으로 예상된다[2]. 이러한 흐름에 따라 국가에서 치매검진사업을 통해 치매의 조기발견과 약물치료를 통한 진행 억제에 힘쓴 결과, 경증 치매의 비율이 높아지고 초기에서 중기에 이르는 기간이 연장되는 양상을 보이고 있다[3]. 이에 따라, 치매대상자가 경증상태로 일상생활을 영위해야 하는 기간이 연장됨을 고려할 때 초기 치매대상자의 조기관리는 매우 중요하다.
치매의 점진적 기능쇠퇴는 치매대상자들이 의사결정을 하는데 결정적인 장애로 여겨지므로[4], 초기에 사전돌봄계획(Advanced Care Planning, ACP)을 통해 의사결정을 지원하는 것이 중요하다. 사전돌봄계획이 잘 이루어진다면, 치매의 진행 과정에 대해 좀 더 명확히 인지하게 되고 이에 맞게 본 인의 의사에 부합하는 미래를 준비할 수 있다. 또한, 치매초기 인지기능이 상실되기 이전에 치료와 돌봄에 필요한 결정을 미리하고 의사결정이 불가능한 단계에 이르기 전까지는 의견 수정이 얼마든지 가능하기에 치매대상자의 자기결정권 행사를 더욱 용이하게 할 수 있다[5]. 미국에서는 이미 치매대상자의 사전돌봄계획에 관한 지침을 두고 있으며, 환자와의 반복된 토론을 통해 그의 가치관 및 선호도를 파악하고 이를 인지기능이 쇠퇴한 후의 치료계획에 반영함으로써 의료선호도를 존중할 수 있도록 하고 있다[6]. 즉, 치매대상자를 참여할 수 있게 하는 사전돌봄계획과 같은 접근을 통하여 자기결정권을 존중하는 것이 중요하며, 이는 환자에게 더 나은 치료를 계획할 수 있는 기회가 될 수 있다. 우리나라에서는 치매대상자의 자기결정권 존중과 신상보호를 위한 제도적 방안의 일환으로 2013년 7월 1일부터 성년후견제도가 시행되었고, 2018년 9월부터는 치매관리법에 성년후견제도에 대한 내용이 신설되면서 치매대상자에 대한 후견인 선임 및 활동에 대한 지원근거가 마련되었으며 제도의 올바른 정착은 치매대상자들의 권익보호에 기여할 것으로 기대된다.
현재 우리나라의 전체 성년후견인 중 친족후견인이 약 85%를 차지하는데[7], 이를 통해 성년후견제도 하에서 가족은 가장 중요하고 우선시 되는 후견인 후보자임을 알 수 있다. 따라서, 제도의 주 이용자가 되는 가족돌봄제공자의 제도에 대한 올바른 인식 정착이 중요하다. 가족돌봄제공자의 의사결정이 치매대상자의 희망에 반하여 이루어지기도 하고 의료전문가의 지원이 부족한 경우 의사결정이 어려울 수 있으므로[8], 교육이나 감독 없이 가족후견인이 독립적으로 모든 의사결정을 시행하는 것은 많은 위험을 수반하게 된다. 우리보다 일찍 성년후견제도를 시행한 일본에서는 친족후견인에 의한 재산 부정사용 문제로 많은 사회적 논란이 있다[9]. 이는 후견인 제도 및 책임에 대한 이해가 부족해서 발생하는 것으로[10], 친족후견인의 선임 시 교육이 제대로 이루어지지 않는 것이 문제가 될 수 있다[11]. 따라서 전문직 후견인이라 할지라도 자신의 전공영역이 아닌 부분에 대해서는 교육을 받을 수 있는 시스템을 마련하여 재산관리와 신상보호 모두 제대로 이루어져야 한다[12]. 일본의 경우 후견인의 부정행위 방지를 위한 방안의 일환으로 2012년 2월부터 ‘후견제도 지원신탁’을 도입하였으며[13], 미국에서도 전통적 법정후견제도(우리나라의 성년후견제도에 준함)만을 사용하는 것은 피후견인의 심각한 인권침해와 충분한 절차 없이 진행된 피후견인 권한의 박탈 등 많은 문제점을 야기하고 있어 이를 극복할 수 있는 대체제도인 지속적 대리권 수여제도(우리나라의 임의후견제도에 준함)와 신탁제도 등을 적절하게 조화하여 적용함으로써 문제점을 해결하고자 하고 있다[14]. 즉, 성년후견제도를 먼저 도입한 국외에서는 신탁제도나 임의후견제도의 활용과 같은 여러 가지 정책적 방안을 통해 후견감독을 강화함으로써 피후견인의 권익을 보호하고자 하며, 이는 후견감독의 중요성을 시사한다. 국외의 사례에서 알 수 있듯 후견인의 도덕적 해이는 치매대상자인 피후견인의 권리를 침해하게 되는 결과를 야기하며 지적능력의 상실을 동반하는 치매대상자의 특성상 이를 제재하는 것이 쉽지 않기 때문에 적절한 감독이 반드시 수반되어야 한다[15]. 제도의 올바른 활용을 위해서는 후견인에 대한 감독과 교육이 필요하며, 성년후견인이 된 가족의 의사결정을 돕고 적절한 교육과 감독을 할 수 있는 전문인으로서 간호사의 역할이 중요할 수 있다.
치매국가책임제의 중추적 수행기관이 될 치매안심센터의 경우 치매에 관련한 업무를 연속적, 통합적으로 수행할 뿐만 아니라 공공후견 대상자 발굴, 후견인 감독, 후견심판 청구 등의 치매공공후견의 업무도 맡아서 하도록 되어 있다[16]. 현재 치매안심센터를 중심으로 성년후견제도의 시행이 이루어지고 있지만, 제도의 이용이 확대됨에 따라 병원에서도 제도에 대한 접근이 활발해질 것이다. 이때 간호사들은 환자와 직접적인 상호작용이 많으므로[17], 올바른 제도인식을 통해 환자들에게 교육을 제공할 수 있어야 하며, 간호 인력을 대상으로 표준화된 치매전문교육 내용의 개발도 필요하다[18].
이처럼 치매대상자에게 적용되는 성년후견제도의 정착을 앞두고 제도의 주 이용자가 되는 가족돌봄제공자와 제도의 교육제공자가 되는 간호사의 역할이 중요하며, 제도 시행에 따른 가족돌봄제공자와 의료인의 혼란을 최소화하기 위해서 이들의 제도에 대한 인식을 파악하는 과정이 필요하다. 이에 따라, 본 연구에서는 치매대상자의 가족돌봄제공자와 간호사의 제도에 대한 인식을 조사하고자 한다. 이를 통해 궁극적으로 치매대상자들의 자기결정권 증진을 통한 권익보호를 도모하고자 하며, 간호사가 성년후견감독 및 교육을 강화하는 전문인으로서 활동하기 위한 기초자료로 활용하고자 한다.
2. 연구목적
본 연구의 목적은 치매대상자에게 적용되는 성년후견제도에 대한 가족돌봄제공자와 간호사의 인식을 파악하는 것이며, 구체적인 목적은 다음과 같다.
• 성년후견제도에 대한 간호사의 인식을 파악한다.
• 성년후견제도에 대한 가족돌봄제공자의 인식을 파악한다.
• 성년후견제도에 대한 간호사와 가족돌봄제공자의 인식의 차이를 파악한다.
• 간호사와 가족돌봄제공자의 일반적 특성에 따른 성년후견제도에 대한 인식의 차이를 파악한다.
연구방법
1. 연구설계
본 연구는 치매대상자에게 적용되는 성년후견제도에 대한 가족돌봄제공자와 간호사의 인식을 조사하기 위한 서술적 조사연구이다.
2. 연구대상
본 연구의 참여자는 일 대학병원 간호사와 일 대학병원에 입원 중이거나 외래를 방문하는 치매대상자의 가족돌봄제공자 또는 서울시에 소재한 치매안심센터에 등록된 치매대상자의 가족돌봄제공자로, 연구의 목적과 필요성을 이해하고 연구 참여를 서면으로 동의한 대상자를 편의표본추출 하였다. 연구 대상자 수는 G*Power 3.1.9 프로그램을 이용하여 교차분석 검정 시 유의수준 .05, 검정력 .80, 효과크기는 보통수준인 .30을 기준으로 하였을 때 필요한 표본 수는 143명이었다. 본 연구에서는 설문의 누락이나 중도포기 등으로 인한 탈락률 20%를 고려하여 총 170명을 대상으로 하였고 최종적으로 간호사 85명, 가족돌봄제공자 85명의 자료가 분석에 사용되었다. 본 연구의 구체적인 대상자 선정기준은 다음과 같다. 간호사의 경우, 간호사 면허 소지자이며 임상적응 기간을 6개월로 보고한 선행연구[19]에 근거하여 간호사 현장경력 6개월 이상인 자로 하였다. 가족돌봄제공자의 경우, 자신을 치매대상자의 주 가족돌봄제공자로 인지하는 만 20세 이상의 성인이며 치매대상자의 직계혈족(부모, 자녀), 배우자, 형제자매, 직계혈족의 배우자, 배우자의 직계혈족 및 배우자의 형제자매를 포함하는 가족보호자로 하였다. 또한, 설문의 내용을 이해하고 응답할 수 있으며 의사소통이 가능하고, 본 연구의 목적을 이해하고 설문에 참여하기를 자의로 동의한 자를 대상으로 하였다.
3. 연구도구
1) 일반적 특성
일반적 사항에 관한 문항은 치매대상자의 가족돌봄제공자, 간호사 대상으로 구분하여 조사하였다. 먼저 가족돌봄제공자를 대상으로 한 일반적 사항에 관한 문항은 성별, 연령, 학력, 치매대상자의 배우자 유무와 치매진단시기, 치매진행단계, 치매진단 후 부양기간, 치매대상자의 연령과 성별에 관한 9문항으로 구성되었다. 간호사를 대상으로 한 문항은 성별, 연령, 경력, 치매대상자 간호경험, 교육정도, 치매 관련 보수교육 이수 유무, 노인전문간호사자격증 소지 유무에 관한 7문항으로 구성되었다.
2) 성년후견제도 인식
성년후견제도에 대한 인식을 파악하기 위한 측정도구는 장애자녀를 둔 부모를 대상으로 한 선행연구의 성년후견제도 인식 조사를 위한 구조화된 설문도구[20]를 사용하였다. 기존의 설문문항 중 본 연구의 목적에 맞는 제도에 대한 인식을 묻는 13문항만을 선정하여 간호학 교수 1인의 검토 하에 사용하였다. 측정도구인 설문의 13문항은 제도의 도입에 대한 인식 2문항, 제도의 세부내용에 대한 인식 4문항, 후견의 필요성에 대한 인식 3문항, 제도의 개선방향에 대한 인식 4문항으로 구성되었다. 이때, 제도의 세부내용에 대한 인식조사 시 이해를 돕기 위해 제도를 “잘 모르겠다”고 답하였을 경우, 각 제도에 대해 간단히 설명된 보기를 첨부하여 참고할 수 있도록 구성하였다.
4. 자료수집
본 연구의 자료수집 기간은 2019년 3월부터 6월까지였다. 간호사를 대상으로 한 자료수집을 위해 연구자가 일 대학병원 간호부 담당자에게 공문제출 후 방문을 통하여 연구의 목적과 방법을 설명하였고, 각 부서를 직접 방문하여 부서장의 승인을 받은 2개의 내과계 병동, 2개의 외과계 병동, 중환자실에서 설문조사를 시행하였다. 가족돌봄제공자의 경우 일 대학병원에 공문제출 후 관련 부서장에게 전화 및 방문, 이메일을 통하여 연구의 목적과 방법을 설명하였고, 신경과 외래 방문 환자와 입원 환자의 가족돌봄제공자 중 연구참여에 동의한 자를 대상으로 설문조사를 시행하였다. 치매지원센터는 전화 및 이메일을 통하여 중앙치매센터의 연구진행 허가를 받았고, 서울시 소재 치매안심센터의 센터장과 사전연락 후 자료수집이 가능한 치매안심센터에서 진행하였다. 이후 연구자가 연구대상자에게 연구참여 의사가 있는지 확인한 후에 서면으로 동의를 받았고, 설문지를 작성하도록 하였으며 약 15분 정도 소요되었다. 작성된 설문지는 연구자가 즉시 현장에서 회수하여 서류봉투에 밀봉하였고 연구목적으로만 사용될 것과 대상자의 익명성 보장에 대해 설명하였으며 연구참여에 대한 감사의 표시로 소정의 답례품을 제공하였다.
5. 자료분석
수집된 자료는 SPSS/WIN 24.0 통계 프로그램을 이용하여 다음과 같이 분석하였다.
• 간호사의 일반적 특성 및 성년후견제도에 대한 인식은 빈도와 백분율로 분석하였다.
• 가족돌봄제공자의 일반적 특성 및 성년후견제도에 대한 인식은 빈도와 백분율로 분석하였다.
• 간호사와 가족돌봄제공자의 성년후견제도에 대한 인식의 차이는 x2 test와 Fisher’s exact test를 이용하여 분석하였다.
• 간호사와 가족돌봄제공자의 일반적 특성에 따른 성년후견제도에 대한 인식의 차이는 x2 test와 Fisher’s exact test를 이용하여 분석하였다.
6. 윤리적 고려
모든 자료수집은 연구자가 소속된 대학과 대학병원의 생명윤리위원회의 심의를 거쳐 승인(IRB File No. Ewha-201901-0027-03, EUMC-2018-11-059-005)을 받은 후 진행하였다. 연구대상자 설명문을 통해 연구참여자에게 연구의 목적에 대해 설명하고 참여자의 사생활을 침해하지 않기 위해 설문내용을 연구목적 이외에는 다른 어떤 용도로 사용하지 않을 것을 설명하였다. 자료의 익명성과 비밀보장에 대한 내용 설명과 함께 연구참여를 원하지 않으면 언제라도 거부하거나 중단할 수 있으며, 서면 정보는 연구자의 개인 금고에 보관하고 3년 후 파쇄의 방법으로 파기할 것임을 설명하였다. 모든 내용에 대해서 대상자의 서면동의를 받은 후 설문지에 응하게 하여 윤리적 측면을 고려하였다.
연구결과
1. 대상자의 일반적 특성
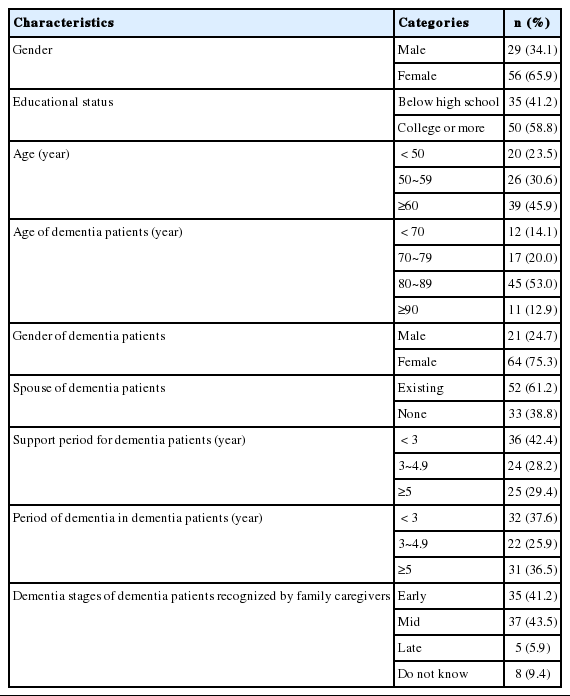
본 연구의 대상자는 간호사와 치매대상자의 가족돌봄제공자이다. 간호사의 일반적 특성은 Table 1과 같다. 대상자의 성별은 모두 여성 85명(100.0%)이었으며, 연령은 평균 29.2±5.21세였다. 교육 관련 특성으로 학력은 대학교 졸업 64명(75.3%), 대학원 재학 이상이 21명(24.7%)이었다. 대상자의 82.4%가 치매 관련 보수교육을 받은 적이 없었고, 노인전문간호자격증을 취득한 간호사는 8명(9.4%)이었다. 직무 관련 특성으로 총 임상경력은 평균 5.17±5.17년으로 3년 이상 5년 미만이 17명(20.0%)으로 가장 적었고, 3년 미만 24명(40.0%), 5년 이상 24명(40.0%)이었으며, 대상자의 95.3%가 치매 환자 간호경험이 있는 것으로 나타났다.
가족돌봄제공자의 일반적 특성은 Table 2와 같다. 대상자의 성별은 여성이 56명(65.9%)이었고, 평균 연령은 57.9±13.06세였다. 대상자의 41.2%가 고등학교 졸업 이하, 58.8%가 대학교 졸업 이상의 최종학력을 가지고 있다고 응답하였다. 가족돌봄제공자가 돌보는 치매대상자의 성별은 여성이 75.3%를 차지하였고, 연령은 80~89세가 53.0%로 가장 많았다. 치매대상자의 61.2%가 배우자가 있었고, 치매진단 후 경과기간은 평균 4.42±3.28년으로 나타났다. 가족돌봄제공자가 인식한 치매 대상자의 치매진행단계는 41.2%가 초기, 43.5%가 중기, 5.9%가 말기 치매상태로 나타났다. 가족돌봄제공자의 치매대상자 부양기간은 평균 3.74±2.85년으로 나타났다.
2. 간호사와 가족돌봄제공자의 성년후견제도에 대한 인식
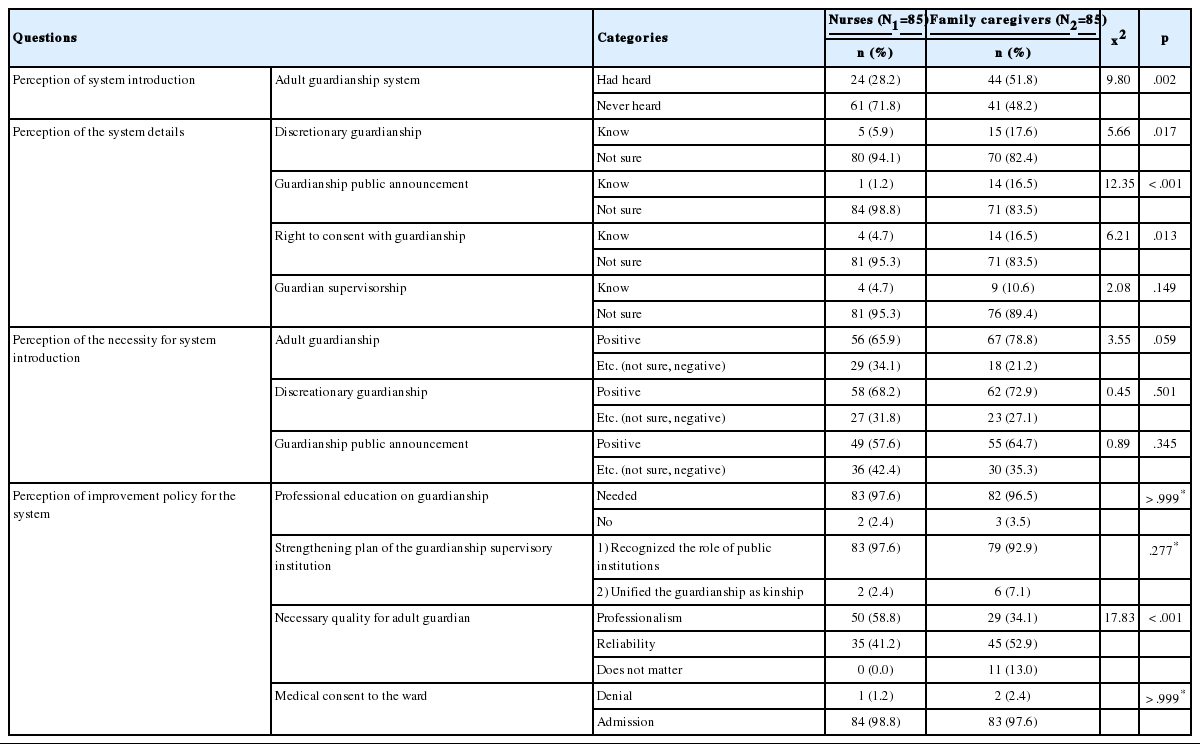
연구대상자인 간호사와 가족돌봄제공자의 성년후견제도에 대한 인식의 차이를 분석한 결과는 Table 3과 같다. 제도의 도입에 대한 인식으로, 성년후견제도에 대해 ‘들어본 적이 있다’고 응답한 간호사는 28.2%, 가족돌봄제공자는 51.8%로 나타나 가족돌봄제공자가 간호사에 비해 제도를 들어본 적이 더 많은 것으로 나타났다. 이는 간호사와 가족돌봄제공자 간에 유의한 차이를 보였다(x2=9.80, p=.002). 제도의 세부내용에 대한 인식으로, 간호사가 제도의 세부내용에 대해 ‘알고 있다’고 답한 비율은 ‘임의후견’ 5.9%, ‘후견범위 내 동의권’ 4.7%, ‘후견감독인’ 4.7%, ‘성년후견공시’ 1.2% 순으로 나타났다. 가족돌봄제공자가 세부내용에 대해 ‘알고 있다’고 답한 비율은 ‘임의후견’ 17.6%, ‘후견범위 내 동의권’ 16.5%, ‘성년후견공시’ 16.5%, ‘후견감독인’ 10.6% 순으로 나타나 두 집단 모두 제도의 세부내용 중 임의후견에 대해 ‘알고 있다’고 대답한 대상자가 가장 많았다.
임의후견에 대해 알고 있는 간호사는 5.9%, 가족돌봄제공자는 17.6%로 통계적으로 유의한 차이를 보였으며(x2=5.66, p=.017), 성년후견공시에 대해 간호사는 1.2%, 가족돌봄제공자는 16.5%가 ‘알고 있다’고 답하여 통계적으로 유의한 차이를 보였다(x2=12.35, p<.001). 후견범위 내 동의권에 대해서도 간호사의 4.7%, 가족돌봄제공자의 16.5%가 ‘알고 있다’고 답하여 통계적으로 유의한 차이를 보였다(x2=6.21, p=.013). 즉, 제도의 세부내용에 대해서도 가족돌봄제공자가 간호사에 비해 더 많이 인식하고 있었다. 하지만, 제도에 대해 ‘들어본 적이 있다’고 답한 것에 비해 제도의 세부내용에 대해 인식하고 있는 비율이 높지 않은 것으로 나타났다.
후견의 필요성에 대한 인식으로 간호사는 성년후견, 임의후견, 성년후견 공시에 대해 ‘긍정적이다’가 각각 65.9%, 68.2%, 57.6%로 나타났다. 가족돌봄제공자의 경우 성년후견, 임의후견, 성년후견 공시에 대해 ‘긍정적이다’가 각각 78.8%, 72.9%, 64.7%로 나타났다. 본 연구에서 대상자간 제도의 필요성에 대한 인식은 통계적으로 유의한 차이는 없었으나, 간호사와 치매대상자의 가족돌봄제공자 대부분이 제도를 긍정적으로 생각하는 것으로 나타났다.
제도의 개선방향에 대한 인식으로, 간호사의 97.6%, 가족돌봄제공자의 96.5%가 후견인에 대한 전문교육이 ‘필요하다’고 답했다. 후견감독기관을 강화하기 위한 방안으로는 간호사의 2.4%, 가족돌봄제공자의 7.1%만이 후견감독기관을 ‘친족회로 일원화’하는 것으로 답했고, 간호사의 97.6%, 가족돌봄제공자의 92.9%가 후견감독기관을 가정법원이나 사회감독기관 등 공적기관의 역할을 인정해야 한다고 답했다. 대상자간 제도의 개선방향에 대한 인식은 유의한 차이를 보이지 않았지만, 두 대상자 집단 모두 90.0% 이상에서 후견인 전문교육이 필요하며 후견감독기관 강화를 위해 공적기관의 역할이 필요하다고 생각하는 것으로 나타났다. 피후견인에 대한 의료적 동의권 허용범위에 대해 간호사는 98.8%, 가족돌봄제공자는 97.6%가 허용범위의 차이는 있지만 인정해야 한다고 답했다.
후견인에게 가장 필요한 자질로 간호사의 58.8%가 ‘전문성’이라고 답한 반면, 가족돌봄제공자는 52.9%가 ‘신뢰성’이라고 답했으며, 이는 통계적으로 유의한 차이가 있었다(x2=17.83, p<.001).
3. 대상자의 일반적 특성에 따른 성년후견제도에 대한 인식의 차이
간호사의 일반적 특성에 따른 성년후견제도에 대한 인식의 차이를 분석한 결과는 Table 4와 같다. 치매 관련 보수교육 경험에 따른 성년후견제도에 대한 인식은 통계적으로 유의했으며(p=.027), 보수교육 경험이 있는 대상자의 53.3%가 제도를 ‘들어본 적 있다’고 답했으며 46.7%는 ‘들어본 적 없다’고 답했다. 반면 보수교육 경험이 없는 대상자의 22.9%만이 성년후견제도를 ‘들어본 적 있다’고 답했으며 77.1%는 ‘들어본 적 없다’고 답했다.

Differences in Perceptions of Adult Guardianship System according to General Characteristics of Nurses (N1=85)
학력에 따른 성년후견제도에 대한 인식은 통계적으로 유의했다(x2=5.17, p=.023). 학력이 ‘대학원 재학 이상’인 대상자에서는 47.6%가 성년후견제도에 대해 ‘들어본 적 있다’고 답한 반면, 학력이 ‘대학교 졸업’인 대상자에서는 21.9%만이 성년후견제도에 대해 ‘들어본 적 있다’고 답하였으며 78.1%는 성년후견제도에 대해 ‘들어본 적 없다’고 답했다. 즉, 대학원 재학 이상의 학력을 가진 간호사가 대학교 졸업의 학력을 가진 간호사에 비해 성년후견제도에 대해 인식하고 있는 비율이 더 높은 것으로 나타났다.
대상자의 노인전문간호사 자격증 취득에 따른 성년후견제도에 대한 인식도 통계적으로 유의한 차이가 있었다(p=.037). 노인전문간호사 자격증을 취득한 대상자의 62.5%가 성년후견제도를 ‘들어본 적 있다’고 답했으며 37.5%는 ‘들어본 적 없다’고 답했다. 반면 노인전문간호사 자격증이 없는 대상자의 75.3%가 성년후견제도를 ‘들어본 적 없다’고 했으며 24.7%만이 성년후견제도를 ‘들어본 적 있다’고 답했다. 즉, 노인전문 간호사 자격증을 취득한 간호사가 자격증을 취득하지 않은 간호사보다 성년후견제도에 대해 인식하고 있는 대상자의 비율이 더 높았다.
가족돌봄제공자의 일반적 특성에 따른 성년후견제도에 대한 인식을 분석한 결과는 Table 5와 같다. 치매 중증도와 관련된 문항으로 중증도에 영향을 주는 요인인 치매진단 후 경과기간과 치매대상자의 연령, 성별, 치매대상자의 부양기간에 따른 성년후견제도 인식에는 유의한 차이가 없었다.
논 의
본 연구는 치매대상자의 자기결정권 증진을 위한 성년후견제도의 활용에 필요한 기초자료를 제공하였다는 것에 의의가 있다.
본 연구에서 성년후견제도에 대한 인식과 세부내용에 대한 인식 모두 간호사에 비해 가족돌봄제공자가 더 높은 것으로 나타났고, 이는 장애자녀 보호자와 공무원의 성년후견제도에 대한 인식을 비교한 선행연구에서 성년후견제도에 대해 알고 있는 비율이 공무원보다 보호자가 더 높은 것과 유사한 결과로[21], 실제적인 제도의 수요자가 되는 가족돌봄제공자가 제도에 대해 더욱 자발적으로 접근하려 했기 때문으로 판단한다. 그러나, 치매 환자를 돌보는 간호사의 지식에 따라 치매 환자에게 제공되는 치료의 질이 결정되므로[22], 치매대상자와 가족돌봄제공자에게 교육을 제공하는 전문인의 역할을 해야 하는 간호사에게 제도에 대한 교육기회의 확대와 강화가 필요하다.
두 집단 모두 제도에 대한 인식에 비해 세부내용에 대한 인식이 낮은 것으로 나타났으며 이는 직접 비교하기에 연구대상자가 상이하다는 제한점이 있지만, 장애자녀를 둔 부모들의 제도에 대한 인식을 조사한 선행연구에서 성년후견의 의미에 대해 인식하더라도 제도의 영역별 인식이 전반적으로 낮게 나타난 것[23]과 유사한 결과이다. 성년후견제도에 대한 성년후견수요자의 부모와 서비스 제공자의 인식을 비교한 선행연구에서도 제도에 대한 인지율에 비해, 제도의 세부내용에 대해 정확하게 이해하고 있는지 알아보기 위한 질의에 대한 정답률은 절반에 미치지 못하여 낮은 것으로 나타났다[24]. 성년후견제도 내에 여러 후견의 유형이 존재하며, 치매대상자의 자기결정권 신장과 권익보호를 위해 활용하기 위해서는 세부내용을 인지하는 것이 중요하다. 특히 임의후견제도의 발전은 근래 세계적인 추세이며, 피후견인 스스로 자신에게 가장 적합한 보호조치를 설계하여 실행하는 임의후견은 성년후견제도의 후견유형 중에서 사적자치의 이념을 가장 잘 실현할 수 있는 방법으로 평가되고 있다[25]. 일본의 경우 성년후견제도는 불충분한 피후견인의 행위능력을 제한한 후 다른 사람이 법정 대리권을 행사하고 본인의 사무를 처리하므로[26], 이 과정에서 후견인 등의 횡령 및 부정행위, 치매대상자의 능력 판정을 생략함에 따른 폐해 등 많은 문제점들이 나타나고 있다[13]. 따라서 일본은 이러한 상황을 감안하여 후견인의 직무를 한정하여 필요 최소한에 그치도록 함으로써 피후견인의 행위능력을 제한하지 않고 본인의 의사를 최대한 존중할 수 있는 임의후견의 활용을 도모하는 추세이다[26]. 우리나라 또한 임의후견제도와 같은 성년후견제도 내의 다양한 후견유형을 활용하기 위해서는 제도의 세부내용에 대한 교육이 필요하며, 제도의 내용을 이해하기 쉽도록 일반화된 교육내용을 개발하여 접근성을 높여야 한다.
후견의 필요성에 대한 인식 차이에서는 간호사와 치매대상자의 가족돌봄제공자 대부분이 제도를 긍정적으로 생각하는 것으로 나타났다. 이는 연구대상자가 상이하다는 제한점이 있지만, 장애자녀 보호자와 공무원의 성년후견제도에 대한 인식 비교연구에서 보호자와 공무원 대다수가 성년후견제도가 장애인 당사자의 인권 존중을 위해 유용한 제도라고 인식하고 있는 것[21]과 유사한 결과이다. 본 연구에서 대상자간 제도의 필요성에 대한 인식은 통계적으로 유의한 차이는 없었으나 두 집단 모두 제도에 대해 긍정적으로 생각하는 대상자 수가 많았으며 이는 향후 제도의 활성화에 긍정적이다. 따라서 제도이용의 홍보와 함께 접근성을 높인다면 더욱 활발하게 제도를 활용할 수 있을 것이다.
대상자 간 제도의 개선방향에 대한 인식에서는 대부분이 후견인 전문교육이 필요하며 후견감독기관 강화를 위해 공적기관의 역할이 필요하다고 생각하는 것으로 나타났다. 즉, 후견감독을 위한 공적기관 역할의 활성화와 후견인의 전문교육을 위한 방안이 요구된다. 성년후견제도의 이념을 잘 이해하고 피후견인의 입장에서 신상보호를 할 수 있는 양질의 후견인을 많이 배출해 낼 수 있는 기반을 갖추어야 하며, 법원 또는 후견감독인 등 감독업무에 관여하는 기관 또는 사람들이 충실한 감독업무를 수행하는 것이 중요하다[12]. 독일의 경우, 연방자치주 내에 각 지원관청을 설치 운영하여 후견지원 법원과 후견 법인이 후견제도가 피후견인의 의사결정지원제도로 활용될 수 있도록 상호 역할을 분담하여 협력함으로써 피후견인 및 후견인의 권익과 복지적 기능을 지원하고 있어서 우리나라에 시사하는 바가 크다[27]. 우리나라 또한 다양한 방안을 모색하여 성년후견제도 시행 시 발생할 수 있는 문제점들을 최소화하고 피후견인들의 권익을 보호할 수 있도록 해야 한다. 후견인에게 가장 필요한 자질로 간호사는 ‘전문성’, 가족돌봄제공자는 ‘신뢰성’이라고 답했으며, 이는 연구대상자가 상이하다는 제한점이 있지만 장애자녀의 부모를 대상으로 한 선행연구[20]에서 후견인 소양에 대해 ‘신뢰성’이 가장 높게 나타난 것과 유사한 결과이며, 장애자녀 보호자와 공무원의 성년후견제도에 대한 인식 비교연구[21]에서 공무원의 경우 보호자에 비해 후견인으로 ‘전문가’가 적합하다는 응답률이 더 높은 것과도 관련이 있다. 이는 친족후견인의 경우 신뢰성을 바탕으로 하며 전문직 후견인의 경우 전문성을 바탕으로 하기 때문에 자신이 처한 입장에 따라 후견인을 보는 관점이 다를 수 있으며 이에 영향을 받은 결과로 생각된다. 앞서 언급했던 일본의 친족후견인 재산횡령행위로 인한 사례[9]는 후견인의 신뢰성 확보에 대한 중요성을 시사하며, 최근 후견인의 직무 중 중요 법률 행위에 대해서는 법원의 허가를 받거나 매년 1회씩 후견사무보고서를 제출하는 등 후견인의 권한 직무가 전문화되고 확대되고 있어[12] 신뢰성과 전문성을 모두 필요로 한다. 후견의 유형과 필요성에 따라 후견인에게 중요시되는 자질이 다를 수 있지만, 신뢰성과 전문성 모두 소홀할 수 없는 후견인의 기본적인 소양이며 이를 위해 후견감독 및 후견인 교육 강화가 필요하다.
대상자의 일반적 특성에 따른 성년후견제도에 대한 인식의 차이로 간호사의 경우, 치매 관련 보수교육 경험이 있는 대상자가 보수교육 경험이 없는 대상자보다 제도에 대한 인식이 더 높게 나타났으며 이는 노인간호에 대한 교육을 받은 교육군이 치매 관련정책 인식이 개선되었다는 선행연구결과와도 유사하다[28]. 성년후견제도는 치매대상자 돌봄을 위해 의료진에게도 중요하게 인식되어야 하며, 추후 치매대상자의 간호계획 수립 시 제도를 활용할 수 있도록 이를 담당할 간호사에게 제도에 대한 정보를 전달하고 교육하는 것이 필요하다. 또한, 대학원 재학 이상의 학력을 가진 간호사가 대학교 졸업의 학력을 가진 간호사보다 제도에 대한 인식이 더 높았고, 노인전문간호사 자격증을 취득한 간호사가 노인전문간호사 자격증이 없는 간호사보다 제도에 대해 인식하고 있는 비율이 더 높은 것으로 나타났다. 간호학 석사과정은 전문직의 계속교육 역할을 하며[29], 석사 수준의 교육은 연구, 교육, 정책에 관련된 내용을 포함한다[30]. 따라서 대학원 재학 이상의 학력을 가진 간호사가 더 많은 교육의 기회를 가지며 간호 관련 정책에 대해 접할 기회가 더 많을 수 있으므로, 성년후견제도에 대한 인식이 높게 나타난 것으로 해석할 수 있다. 노인전문간호 석사과정에는 노인간호와 관련된 정책에 대한 내용이 포함되어 있으므로 성년후견제도에 대해 접할 기회가 더 많을 수 있다. 노인전문간호사의 다양한 역할을 제시함으로써 치매대상자의 사례관리자로서 노인전문간호사가 활발히 활동 할 수 있는 제도와 환경이 뒷받침 되어야 한다.
한편, 본 연구는 성년후견제도에 대한 인식을 파악하기 위한 적절한 도구가 없어서 장애자녀를 둔 부모를 대상으로 개발된 성년후견제도에 대한 인식 도구를 수정 ․ 보완하여 사용하였다. 이 과정에서 전문가 1인에 의한 안면타당도만을 검증하였다는 제한점을 가지고 있어 향후 신뢰롭고 타당한 도구 개발이 필요하다.
결론 및 제언
본 연구결과를 종합해 볼 때, 치매대상자의 가족돌봄제공자와 간호사 집단 모두 제도의 세부내용에 대한 인식정도가 낮았다. 치매대상자에 대한 성년후견제도의 적용이 더욱 활발해질 것을 감안할 때 제도의 적극적인 홍보 및 교육이 필요하며, 특히 제도의 세부내용에 대한 쉽고 일반화된 교육내용을 개발하여 제도 접근성을 높여야 할 것이다. 연구결과를 바탕으로 다음의 제언을 하고자 한다. 첫째, 간호사 대상의 교육 확대를 제언한다. 가족돌봄제공자에 비해 간호사의 제도 인식 정도가 낮았으므로 간호사 대상의 교육 확대를 통해 제도에 대한 인식을 제고하고 성년후견제도를 치매대상자의 사례관리에 활용할 수 있도록 충분한 검토가 이루어져야 한다. 한편 노인전문간호사 자격증 취득 유무에 따른 제도 인식에 유의한 차이가 있는 것으로 확인되었으나 본 연구대상자 중 노인전문간호사 자격증 소지자의 수가 적어 해석에 유의해야 하므로 대상자 수를 확대하여 노인전문간호사와 일반간호사의 성년후견제도에 대한 인식의 차이를 파악하는 후속 연구가 필요하다. 둘째, 성년후견제도에 대해 보호자나 기관 시설 종사자를 대상으로 한 인식 연구는 있으나 치매대상자의 직접적인 인식에 대한 연구는 부족하다. 따라서 성년후견제도의 실제 이용자가 되는 초기 치매대상자의 인식에 대한 후속 연구가 필요하다.
Notes
The authors declared no conflict of interest.
Study conception and design acquisition - KH and SS; Data collection - KH; Analysis and interpretation of the data - KH and SS; Drafting and critical revision of the manuscript - KH and SS.
Acknowledgements
This article is a revision of the first author's master's thesis from Ewha Womans University.